




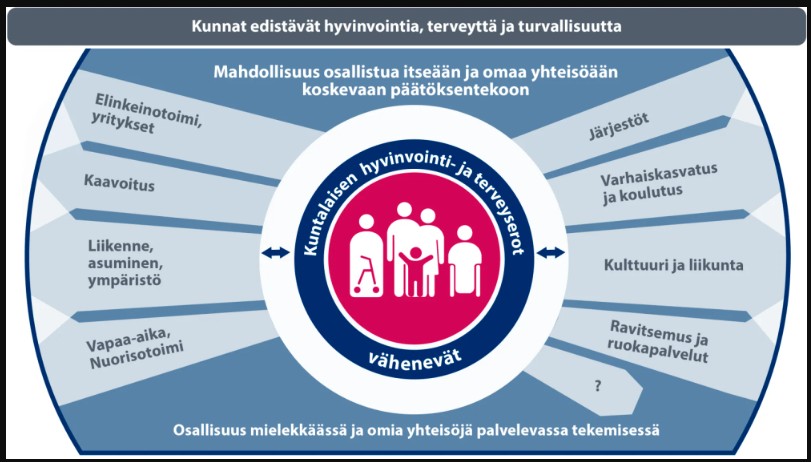
| Toimenpide-ehdotus | Käytännön esimerkkejä |
| 1. Terveysnäkökulmien huomioon ottaminen kaikessa päätöksenteossa | - valtio: lait ja asetukset, hintojen sääntely veropolitiikalla
- hyvinvointialueet: terveyspalveluiden saatavuus ja saavutettavuus - kunnat: kaavoitus, liikennejärjestelyt, harrastus- ja liikuntamahdollisuudet - yhteisöt: sopimukset, järjestyssäännöt |
| 2. Terveyttä edistävien ympäristöjen luominen | - asuinalueiden kehittäminen niin, että turvallisuus, viihtyisyys ja osallisuus paranevat
- esteettömien elinympäristöjen luominen - luodaan ympäristöjä, joissa kenenkään terveys ja turvallisuus eivät vaarannu (esim. tupakoimattomuus, hyvä sisäilma) |
| 3. Terveyspalveluiden kehittäminen | - monipuolisten ja laadukkaiden terveyspalveluiden tarjoaminen kaikille
- palveluiden kohdentaminen hoitotarpeen mukaisesti (esim. priorisointi, kotisairaanhoito) - haja-asutusalueiden terveyspalveluiden kehittäminen uusien keinojen avulla (esim. digipalvelut, liikkuvat terveyspalveluyksiköt |
| 4. Yhteisöllisen toiminnan vahvistaminen | - harrastus- ja muiden yhteistoimintatilojen rakentaminen
- yhteisöllisten toimintojen (esim. urheiluseurojen, harrastusryhmien) tukeminen |
| 5. Terveysosaamisen kehittäminen | - luotettavan terveystiedon tarjoaminen kaikille yhteiskunnan jäsenille
- terveystiedon opetus - terveysneuvonta - digitaaliset terveyspalvelut |

| Prevention muoto | Kohderyhmä | Käytännön esimerkki |
| PRIMAARIPREVENTIO
- ehkäistään ennalta sairauksia ja tapaturmia - lisätään terveyttä ja ehkäistään uusien sairaustapauksien syntyä |
koko väestö tai tietty väestönosa, esim. tietty ikäluokka | - rokotukset
- hygienian parantaminen - lapsen kehityksen seuraaminen neuvolassa - terveystarkastukset - hammashoito - eri liikuntalajien suojavarusteet |
| SEKUNDAARIPREVENTIO
- estetään sairauden puhkeaminen tai varhaisessa vaiheessa olevan sairauden eteneminen tai vamman paheneminen |
- riskiryhmät
- altistuneet - oireilevat - sairastuneet - vamman saaneet |
- riskitekijöiden poistaminen tai pienentäminen, esim. pitkäaikaissairauksien hoito liikunnan, ruokavalion tai lääkityksen avulla
- sairauksien omahoito yhdessä terveydenhuollon ammattilaisen kanssa |
| TETRIAARIPREVENTIO
- estetään sairauden tai vamman aiheuttamien haittojen paheneminen |
- pitkäaikaissairaat tai vakavasti vammautuneet | - työ- ja toimintakyvyn palauttaminen kuntoutuksen avulla
- niin kutsuttujen liitännäissairauksien ehkäiseminen terveysneuvonnalla tai omahoitoa tukemalla |
| Vertailukohde | Promootio | Preventio |
| Toiminnan lähtökohta | Positiivinen terveyskäsitys, jossa terveys nähdään voimavarana ja hyvinvointina | Perinteinen sairaus- ja häiriökeskeinen näkökulma, jossa huomio kiinnitetään oireiden, riskien tai ongelmien ehkäisyyn |
| Tavoite | - Oman ja muiden sekä elinympäristöjen terveyden parantaminen
- Terveyttä tuottavien tai ylläpitävien tekijöiden lisääminen ja vahvistaminen yhteiskunnassa |
- Sairauksien esiintyvyyden vähentäminen ja ihmisten toimintakyvyn lisääminen
- Hoidontarpeen, inhimmillisen kärsimyksen ja terveydenhuollon kustannusten vähentäminen |
| Kohdistuminen | Valikoimattomasti koko väestöön | - Laajoihin väestöryhmiin ja terveisiin ihmisiin (primaaripreventio)
- Tunnettuihin riskiryhmiin kuten altistuneisiin tai oireileviin (sekundaaripreventio) - Sairastuneisiin (tetriaaripreventio) |
| Keinoja | - Yhteiskunta- ja terveyspolitiikan kehittäminen (lait, verotus, tuet)
- Terveellisten ympäristöjen rakentaminen (liikuntapaikat) - Terveyspalveluiden uudistaminen (palveluiden monipuolistaminen) - Yhteisöllisten toimintojen tehostaminen (harrastusten tukeminen) - Terveysosaamisen kehittäminen (koulutus, tiedotus) |
- Primaaripreventio: rokotukset, terveystarkastukset, terveysneuvonta
- Sekundaaripreventio: sairauksien varhainen tunnistaminen seulonnoilla - Tetriaaripreventio: hoito, kuntoutus, terveysvalistus |
| Toimijuus | - Koko yhteiskunnan (valtion, kuntien) tehtävä
- Yhteiskunnan terveyttä edistävän toiminnan mahdollistaminen ja aloittaminen - Yksilötalossa vaikuttaminen omaan terveyteensä, esim. parantamalla omaa terveysosaamistaan |
- Sosiaali- ja terveydenhuollon toimijat
- Asiakkaan toimijuuden lisääminen - Yksilötasolla omien sairauksiensa ehkäiseminen, esim. rokottautumalla tai hoitamalla sairauksiaan ohjeiden mukaisesti |
.webp)
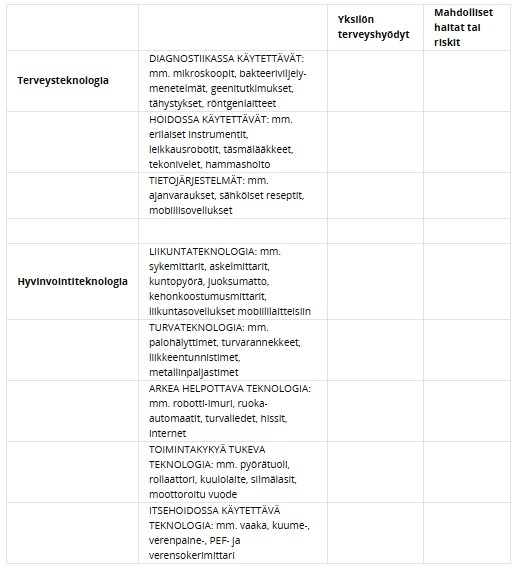
| Terveysteknologian osa-alue | Esimerkkejä |
| Diagnostiikassa käytettävä teknologia | geenitutkimukset, bakteerinviljelymenetelmät, kuvantamislaitteet, tähystykset, röntgenlaitteet, mikroskoopit |
| Hoidoissa käytettävä teknologia | leikkausrobotit, erilaiset hoitoinstrumentit, tekonivelet, täsmälääkkeet |
| Tietojärjestelmien teknologia | digitaaliset ajanvarausjärjestelmät, digitaaliset potilastietojärjestelmät, digitaaliset reseptit, mobiilisovellukset |
| Hyvinvointiteknologia osa-alue | Esimerkkejä |
| Liikuntateknologia | sykemittarit, askelmittarit, kehonkoostumusmittarit, mobiililaitteiden liikuntasovellukset, kuntopyörät, juoksumatot |
| Turvateknologia | turvarannekkeet, palohälyttimet, liikkeentunnistimet, metallinpaljastimet |
| Arkea helpottava teknologia | robotti-imurit, ruoka-automaatit, turvaliedet, hissit ja nostimet |
| Toimintakykyä tukeva teknologia | pyörätuolit, rollaattorit, kuulolaitteet, silmälasit, moottoroidut vuoteet |
| Itsehoidossa käytettävä teknologia | kuume-, verenpaine-, PEF- ja verensokerimittarit, vaaka |

| Luontainen immuunipuolustus | Hankittu immuunipuolustus | |
| Millaisia taudinaiheuttajia vastaan puolustaudutaan? | Torjuu mikrobeja jotka aiheuttavat tauteja | Torjuu sellaisia mikrobeja, joita luontainen immuunipuolustus ei tunnista patogeenisiksi eli sairautta aiheuttavaksi |
| Millä tavoin puolustautuu? | Fyysisillä esteillä (ehjä iho, limakalvot, värekarvat, yskiminen), hiellä, | hankittu immuunipuolustus |
| Missä tilanteessa puolustaudutaan? | luontainen immuunipuolustus | hankittu immuunipuolustus |
| Kuinka nopeasti puolustaudutaan? | luontainen immuunipuolustus | luontainen immuunipuolustus |